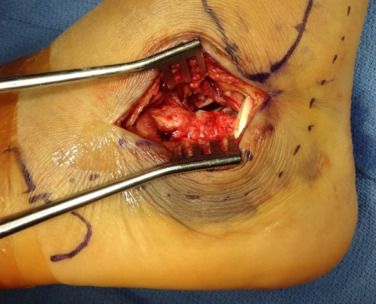
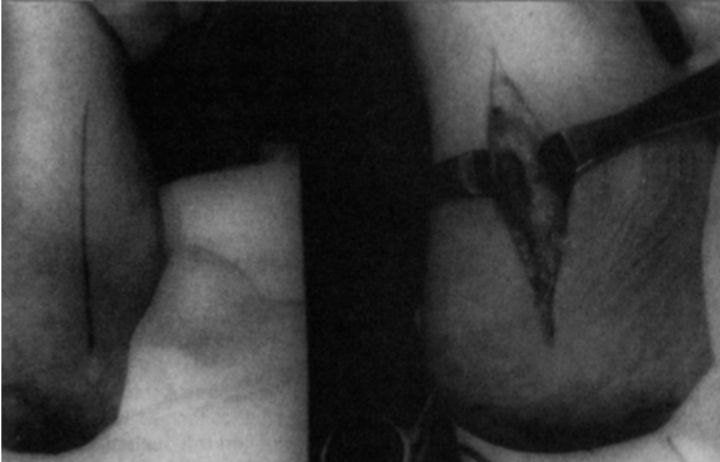روایتی لیٹرل ایل اپروچ کیلکنیئل فریکچر کے جراحی علاج کے لیے کلاسک اپروچ ہے۔ اگرچہ نمائش مکمل ہے، چیرا لمبا ہوتا ہے اور نرم بافتوں کو زیادہ چھین لیا جاتا ہے، جو آسانی سے نرم بافتوں کا اتحاد، نیکروسس اور انفیکشن جیسی پیچیدگیوں کا باعث بنتا ہے۔ موجودہ معاشرے کے کم سے کم ناگوار جمالیات کے حصول کے ساتھ مل کر، کیلکینیل فریکچر کے کم سے کم حملہ آور جراحی علاج کو بہت سراہا گیا ہے۔ اس مضمون میں 8 نکات مرتب کیے گئے ہیں۔
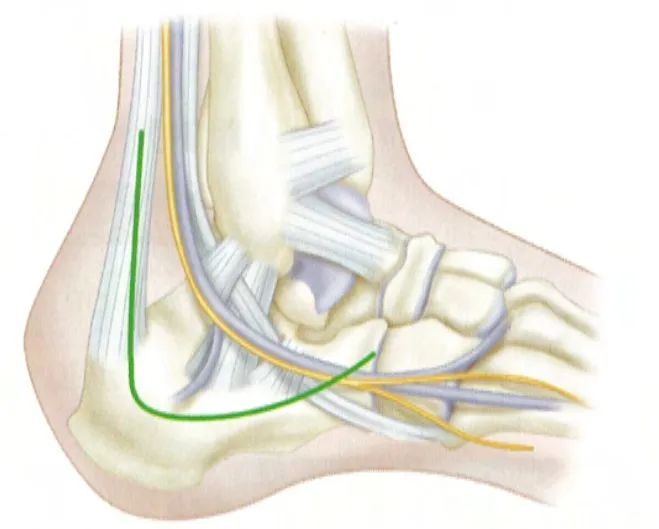
ایک وسیع پس منظر کے نقطہ نظر کے ساتھ، چیرا کا عمودی حصہ فبولا کی نوک سے قدرے قریب اور اچیلز ٹینڈن کے پچھلے حصے سے شروع ہوتا ہے۔ چیرا کی سطح پس منظر کیلکینیل شریان کے ذریعے کھلائی گئی چوٹی ہوئی جلد سے بالکل دور کی جاتی ہے اور پانچویں میٹاٹرسل کی بنیاد پر داخل کی جاتی ہے۔ دونوں حصے ہیل سے جڑے ہوئے ہیں تاکہ تھوڑا سا خم دار دائیں زاویہ بن سکے۔ ماخذ: کیمبل آرتھوپیڈک سرجری۔
Percutaneous poking میں کمی
1920 کی دہائی میں، بوہلر نے کرشن کے نیچے کیلکانیئس کو کم کرنے کا کم سے کم حملہ آور طریقہ علاج تیار کیا، اور اس کے بعد ایک طویل عرصے تک، کرشن کے نیچے پرکیوٹینیئس پوکنگ کمی کیلکنیئس فریکچر کے علاج کے لیے مرکزی دھارے کا طریقہ بن گیا۔
یہ ایسے فریکچر کے لیے موزوں ہے جس میں سب ٹیلر جوائنٹ میں انٹراآرٹیکولر ٹکڑوں کی کم نقل مکانی ہو، جیسے سینڈرز ٹائپ II اور کچھ سینڈرز III لسانی فریکچر۔
سینڈرز ٹائپ III اور کمنٹڈ سینڈرز ٹائپ IV فریکچر کے لیے شدید سبٹیلر آرٹیکولر سطح کے گرنے کے ساتھ، پوکنگ میں کمی کرنا مشکل ہے اور کیلکانیئس کے پچھلے آرٹیکولر سطح کی جسمانی کمی کو حاصل کرنا مشکل ہے۔
calcaneus کی چوڑائی کو بحال کرنا مشکل ہے، اور اخترتی کو اچھی طرح سے درست نہیں کیا جا سکتا. یہ اکثر کیلکانیئس کی پس منظر کی دیوار کو مختلف ڈگریوں میں چھوڑ دیتا ہے، جس کے نتیجے میں کیلکانیئس کی پس منظر والی دیوار کے ساتھ نچلے لیٹرل میلیولس کا اثر، پیرونیئس لانگس ٹینڈن کی نقل مکانی یا کمپریشن، اور پیرونیل کنڈرا کی رکاوٹ۔ سنڈروم، کیلکینیل امپنگمنٹ درد، اور پیرونیس لانگس ٹینڈونائٹس۔
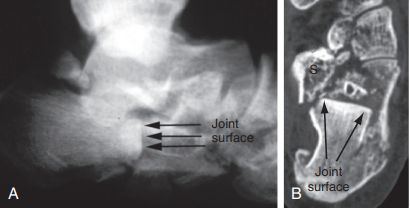
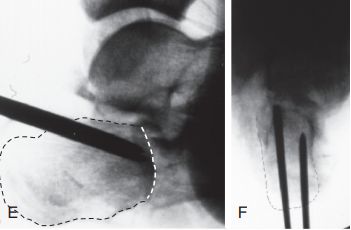
Westhues/Essex-lopresti تکنیک۔ اے۔ پس منظر فلوروسکوپی نے منہدم زبان کے سائز کے ٹکڑے کی تصدیق کی۔ B. ایک افقی ہوائی جہاز کے CT اسکین میں سینڈیس قسم کا IIC فریکچر دکھایا گیا۔ دونوں امیجز میں کیلکانیئس کا اگلا حصہ واضح طور پر نظر آتا ہے۔ S. کیرینگ فاصلہ اچانک۔
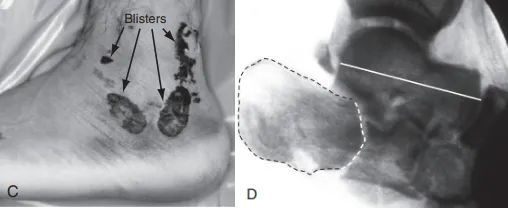
C. شدید نرم بافتوں کی سوجن اور چھالوں کی وجہ سے لیٹرل چیرا استعمال نہیں کیا جا سکتا ہے۔ D. لیٹرل فلوروسکوپی آرٹیکولر سطح (ڈاٹڈ لائن) اور ٹلر کولاپس (ٹھوس لائن) دکھا رہی ہے۔
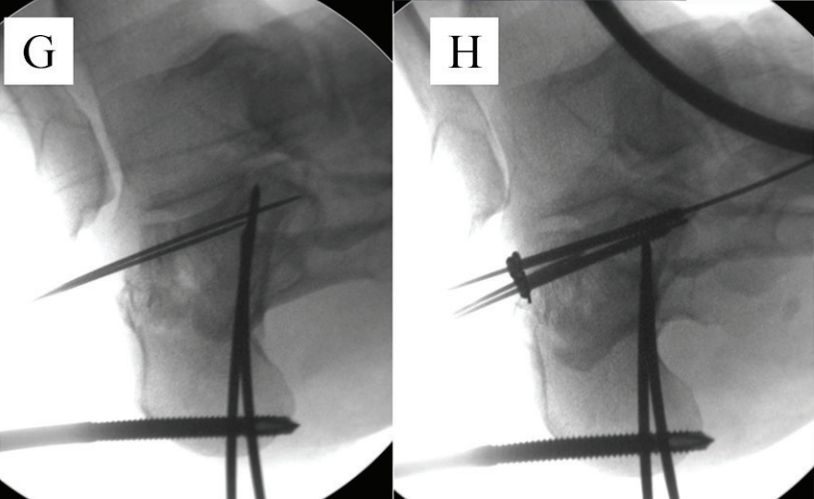
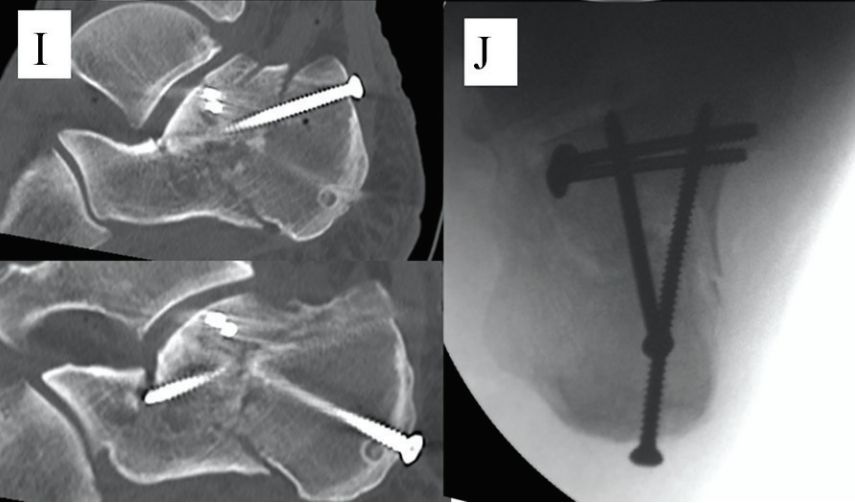
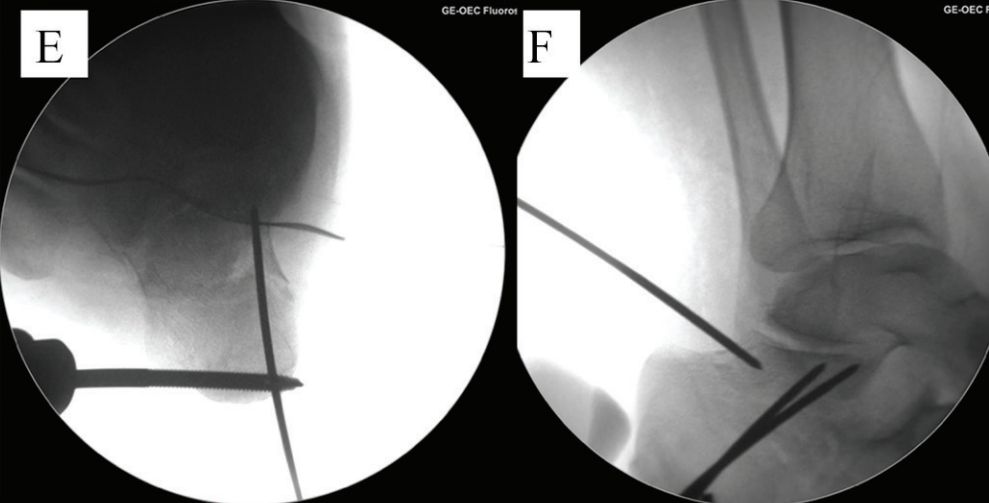
E اور F. دو کھوکھلی کیل گائیڈ تاروں کو زبان کے سائز کے ٹکڑے کے نچلے حصے کے متوازی رکھا گیا تھا، اور نقطے والی لائن مشترکہ لائن ہے۔
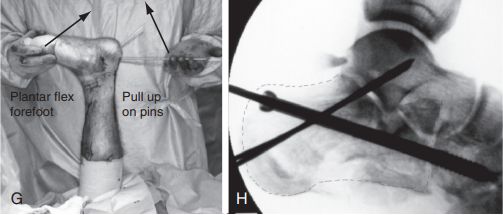
G. گھٹنے کے جوڑ کو موڑیں، گائیڈ پن کو اوپر کریں، اور اسی وقت فریکچر کو کم کرنے کے لیے مڈ فٹ کو پلنٹر موڑیں: H. ایک 6.5 ملی میٹر کینولیٹیڈ اسکرو کیوبائیڈ ہڈی پر لگایا گیا تھا اور دو 2.0 ملی میٹر کرشنر تاروں کو سب اسپین کیا گیا تھا تاکہ ایک کیلکومین کی وجہ سے کمی کو برقرار رکھا جا سکے۔ ماخذ: مان پاؤں اور ٹخنوں کی سرجری۔
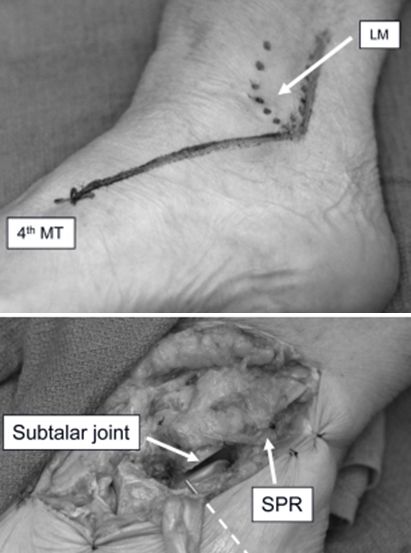
Sinus tarsi چیرا
چیرا فبولا کے سرے سے چوتھے میٹاٹرسل کی بنیاد تک 1 سینٹی میٹر دور بنایا جاتا ہے۔ 1948 میں، پامر نے پہلی بار ہڈیوں کے ترسی میں ایک چھوٹا چیرا رپورٹ کیا۔
2000 میں، Ebmheim et al. کیلکینیل فریکچر کے طبی علاج میں ٹارسل سائنوس اپروچ کا استعمال کیا۔
o subtalar جوائنٹ، پوسٹرئیر آرٹیکولر سطح اور anterolateral fracture block کو مکمل طور پر بے نقاب کر سکتا ہے۔
o لیٹرل کیلکنیئل خون کی نالیوں سے مناسب طور پر پرہیز کریں۔
o calcaneofibular ligament اور subperoneal retinaculum کو کاٹنے کی ضرورت نہیں ہے، اور آپریشن کے دوران جوڑوں کی جگہ کو مناسب الٹ کر بڑھایا جا سکتا ہے، جس میں چھوٹے چیرا اور کم خون بہنے کے فوائد ہیں۔
نقصان یہ ہے کہ نمائش واضح طور پر ناکافی ہے، جو فریکچر میں کمی اور اندرونی فکسشن کی جگہ کو محدود اور متاثر کرتی ہے۔ یہ صرف سینڈرز ٹائپ I اور ٹائپ II کیلکینیل فریکچر کے لیے موزوں ہے۔
Oblique چھوٹا چیرا
سائنوس ٹارسی چیرا کی ایک ترمیم، تقریباً 4 سینٹی میٹر لمبائی، لیٹرل میلیولس کے نیچے 2 سینٹی میٹر مرکز میں اور پچھلے آرٹیکولر سطح کے متوازی۔
اگر آپریشن سے پہلے کی تیاری کافی ہے اور حالات اجازت دیتے ہیں، تو یہ سینڈرز کی قسم II اور III کے انٹرا آرٹیکولر کیلکنیئل فریکچر پر بھی اچھی کمی اور درستگی کا اثر ڈال سکتا ہے۔ اگر طویل مدت میں سبٹیلر جوائنٹ فیوژن کی ضرورت ہو تو وہی چیرا استعمال کیا جا سکتا ہے۔
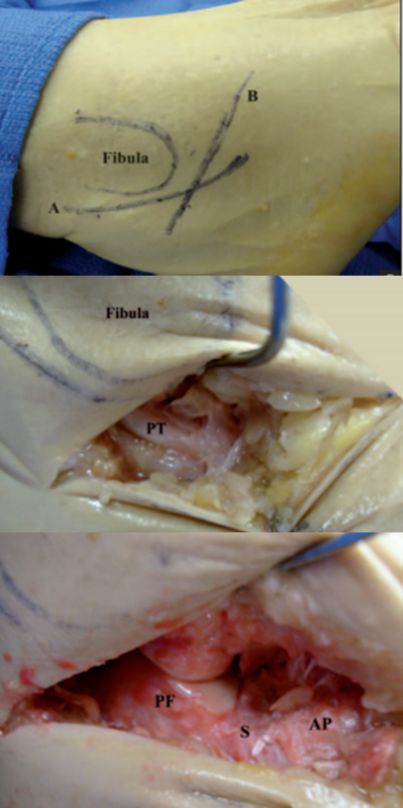
PT Peroneal tendon. کیلکانیئس کی PF پوسٹرئیر آرٹیکولر سطح۔ S sinus tarsi. AP Calcaneal protrusion. .
پیچھے کا طولانی چیرا
Achilles tendon اور لیٹرل malleolus کے سرے کے درمیان لائن کے وسط سے شروع ہو کر، یہ عمودی طور پر نیچے ٹلر ہیل کے جوڑ تک پھیلا ہوا ہے، جس کی لمبائی تقریباً 3.5 سینٹی میٹر ہے۔
اہم ڈھانچے کو نقصان پہنچائے بغیر، دور کے نرم بافتوں میں کم چیرا بنایا جاتا ہے، اور پچھلے حصے کی سطح اچھی طرح سے بے نقاب ہوتی ہے۔ پرکیوٹینیئس پریونگ اور کمی کے بعد، انٹراپریٹو نقطہ نظر کی رہنمائی میں ایک اناٹومیکل بورڈ ڈالا گیا، اور پرکیوٹینیئس اسکرو کو دبایا گیا اور دباؤ میں طے کیا گیا۔
یہ طریقہ سینڈرز کی قسم I، II، اور III کے لیے استعمال کیا جا سکتا ہے، خاص طور پر بے گھر ہونے والی پوسٹریئر آرٹیکولر سطح یا ٹیوبروسٹی فریکچر کے لیے۔
ہیرنگ بون کٹ
سائنوس ٹارسی چیرا کی ترمیم۔ لیٹرل میلیولس کے سرے سے 3 سینٹی میٹر اوپر، فبولا کی پچھلی سرحد کے ساتھ ساتھ لیٹرل میلیولس کے سرے تک، اور پھر چوتھے میٹاٹرسل کی بنیاد تک۔ یہ سینڈرز کی قسم II اور III کیلکینیل فریکچر کو اچھی طرح سے کم کرنے اور درست کرنے کی اجازت دیتا ہے، اور اگر ضروری ہو تو اس کو بڑھایا جا سکتا ہے تاکہ پاؤں کے ٹرانسفیبولا، ٹیلس یا لیٹرل کالم کو بے نقاب کیا جا سکے۔
LM پس منظر ٹخنوں. MT metatarsal جوائنٹ۔ SPR Supra fibula retinaculum.
Arthroscopically مدد کی کمی
1997 میں، رمیلٹ نے تجویز پیش کی کہ سبٹیلر آرتھروسکوپی کا استعمال براہ راست بصارت کے تحت کیلکانیئس کے پچھلے آرٹیکولر سطح کو کم کرنے کے لیے کیا جا سکتا ہے۔ 2002 میں، رمیلٹ نے پہلی بار آرتھروسکوپی طور پر معاون پرکیوٹینیئس کمی اور سینڈرز ٹائپ I اور II کے فریکچر کے لیے سکرو فکسیشن کا مظاہرہ کیا۔
سبٹیلر آرتھروسکوپی بنیادی طور پر نگرانی اور معاون کردار ادا کرتی ہے۔ یہ براہ راست وژن کے تحت ذیلی سطح کی آرٹیکولر سطح کی حالت کا مشاہدہ کرسکتا ہے، اور کمی اور اندرونی فکسشن کی نگرانی میں مدد کرسکتا ہے۔ سادہ سبٹیلر جوائنٹ ڈسیکشن اور آسٹیوفائٹ ریسیکشن بھی کیا جا سکتا ہے۔
اشارے تنگ ہیں: صرف سینڈرز ٹائپ Ⅱ کے لیے جس میں آرٹیکلر سطح کی ہلکی کمی اور AO/OTA قسم 83-C2 فریکچر ہوتے ہیں۔ جبکہ سینڈرز کے لیے Ⅲ، Ⅳ اور AO/OTA قسم 83-C3 فریکچر جس میں آرٹیکولر سطح کے گرنے کے ساتھ 83-C4 اور 83-C4 کام کرنا زیادہ مشکل ہے۔
جسم کی پوزیشن
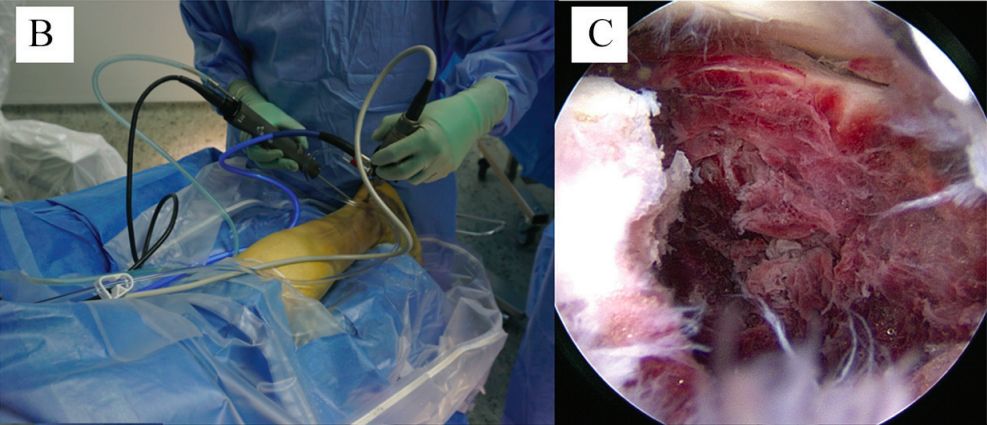
ب پچھلے ٹخنوں کی آرتھروسکوپی۔ c فریکچر اور سبٹیلر جوائنٹ تک رسائی۔
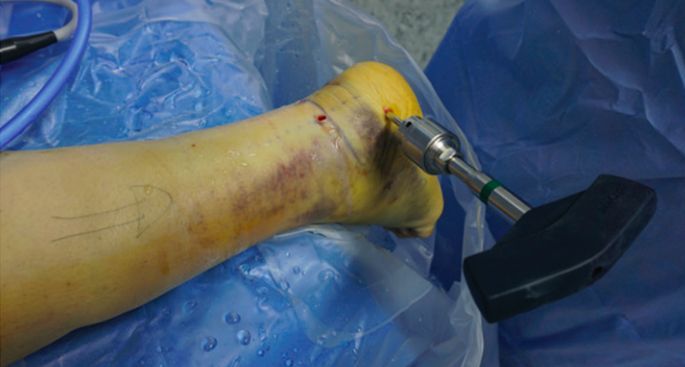
شانٹز پیچ رکھے گئے تھے۔
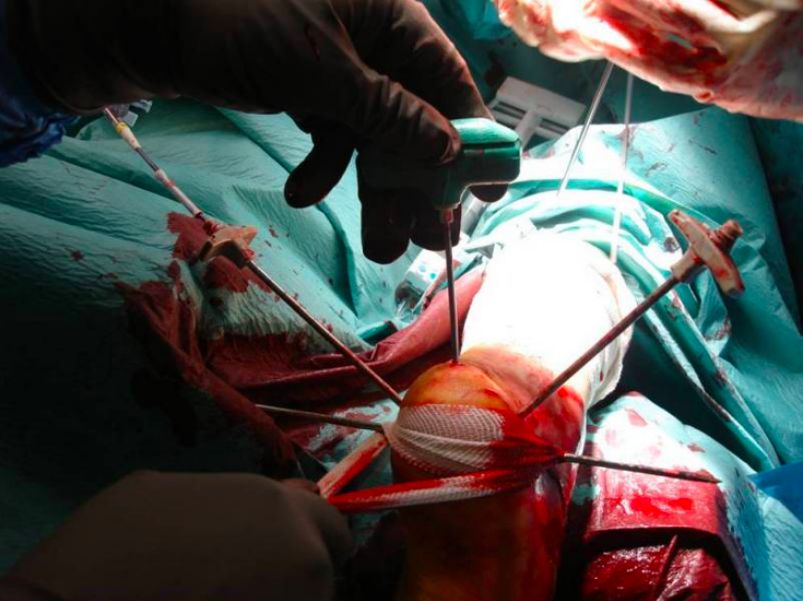
e ری سیٹ اور عارضی فکسشن۔ f ری سیٹ کے بعد۔
جی عارضی طور پر آرٹیکولر سطح کی ہڈی کے بلاک کو ٹھیک کریں۔ h پیچ کے ساتھ درست کریں.
i پوسٹ آپریٹو سیگیٹل سی ٹی اسکین۔ جے آپریشن کے بعد محوری نقطہ نظر۔
اس کے علاوہ، سب ٹیلر جوائنٹ اسپیس تنگ ہے، اور آرتھروسکوپ کی جگہ کو آسان بنانے کے لیے جوائنٹ اسپیس کو سہارا دینے کے لیے کرشن یا بریکٹ کی ضرورت ہوتی ہے۔ انٹرا آرٹیکولر ہیرا پھیری کے لئے جگہ چھوٹی ہے، اور لاپرواہی ہیرا پھیری آسانی سے آئیٹروجینک کارٹلیج کی سطح کو نقصان پہنچا سکتی ہے۔ غیر ہنر مند جراحی تکنیک مقامی چوٹ کو منظم کرنے کا شکار ہیں۔
Percutaneous غبارہ انجیوپلاسٹی
2009 میں، بانو نے سب سے پہلے کیلکینیل فریکچر کے علاج کے لیے بیلون ڈیلیٹیشن تکنیک تجویز کی۔ سینڈرز کی قسم II کے فریکچر کے لیے، زیادہ تر ادب اثر کو یقینی سمجھتے ہیں۔ لیکن دوسری قسم کے فریکچر زیادہ مشکل ہیں۔
آپریشن کے دوران ایک بار ہڈیوں کا سیمنٹ سبٹیلر جوائنٹ اسپیس میں گھس جاتا ہے، یہ آرٹیکولر سطح کے پہننے اور جوڑوں کی حرکت کو محدود کرنے کا سبب بنے گا، اور بیلون کی توسیع کو فریکچر میں کمی کے لیے متوازن نہیں رکھا جائے گا۔
فلوروسکوپی کے تحت کینولا اور گائیڈ تار کی جگہ کا تعین
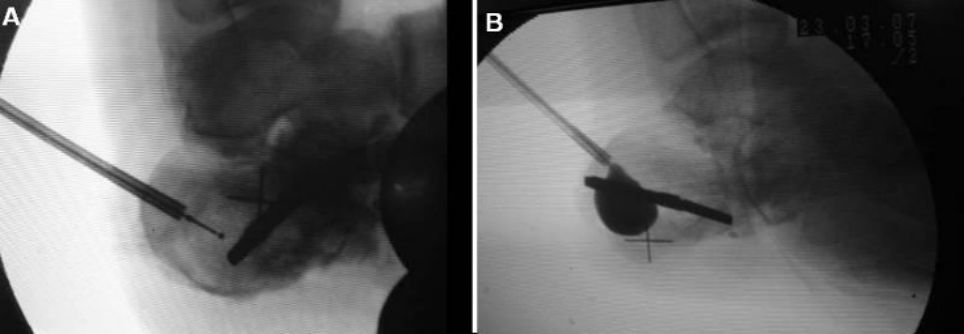
ایئر بیگ کی افراط زر سے پہلے اور بعد کی تصاویر
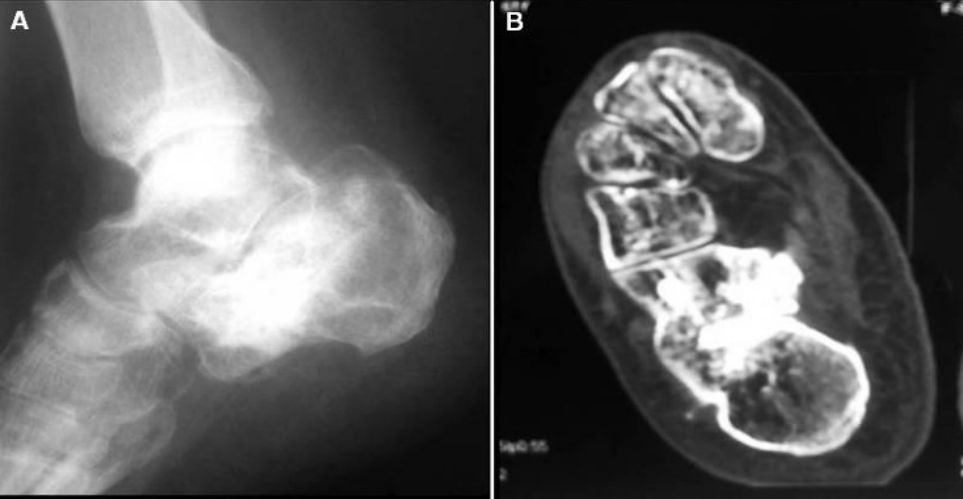
ایکسرے اور سی ٹی کی تصاویر سرجری کے دو سال بعد۔
اس وقت، بیلون ٹیکنالوجی کے تحقیقی نمونے عام طور پر چھوٹے ہیں، اور اچھے نتائج کے ساتھ زیادہ تر فریکچر کم توانائی کے تشدد کی وجہ سے ہوتے ہیں۔ شدید فریکچر کی نقل مکانی کے ساتھ کیلکنیئل فریکچر کے لیے مزید تحقیق کی ضرورت ہے۔ یہ مختصر مدت کے لیے کیا گیا ہے، اور طویل مدتی افادیت اور پیچیدگیاں ابھی تک واضح نہیں ہیں۔
Calcaneal intramedullary کیل
2010 میں، calcaneal intramedullary کیل باہر آیا. 2012 میں، M.Goldzak نے intramedullary nailing کے ساتھ calcaneal fractures کا minimally invasive treatment. اس بات پر زور دیا جانا چاہئے کہ انٹرا میڈولری کیلنگ سے کمی حاصل نہیں کی جاسکتی ہے۔
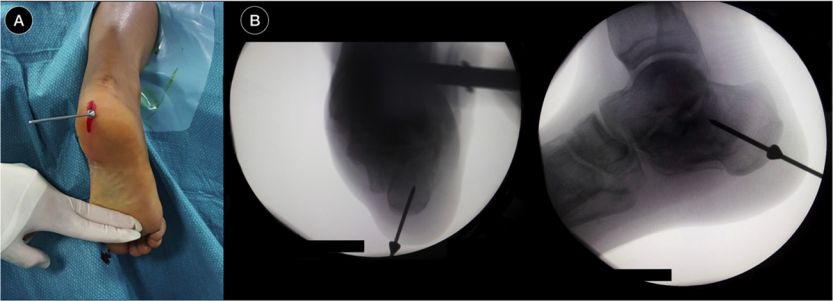
پوزیشننگ گائیڈ پن، فلوروسکوپی داخل کریں۔
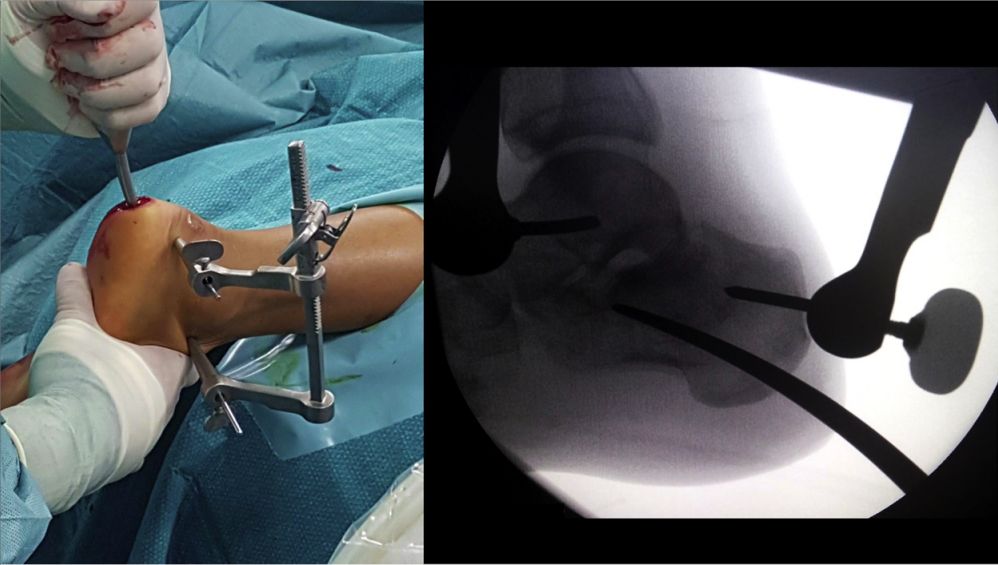
سب ٹیلر جوائنٹ کی جگہ تبدیل کرنا
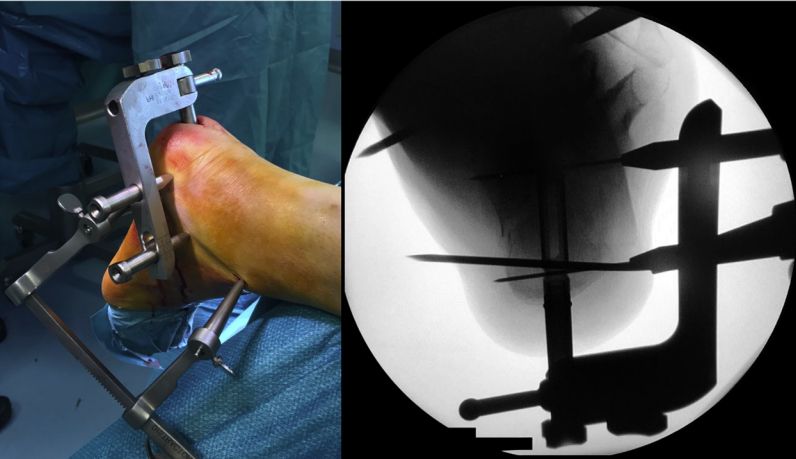
پوزیشننگ فریم رکھیں، انٹرا میڈولری کیل چلائیں، اور اسے دو 5 ملی میٹر کینولڈ اسکرو سے ٹھیک کریں۔
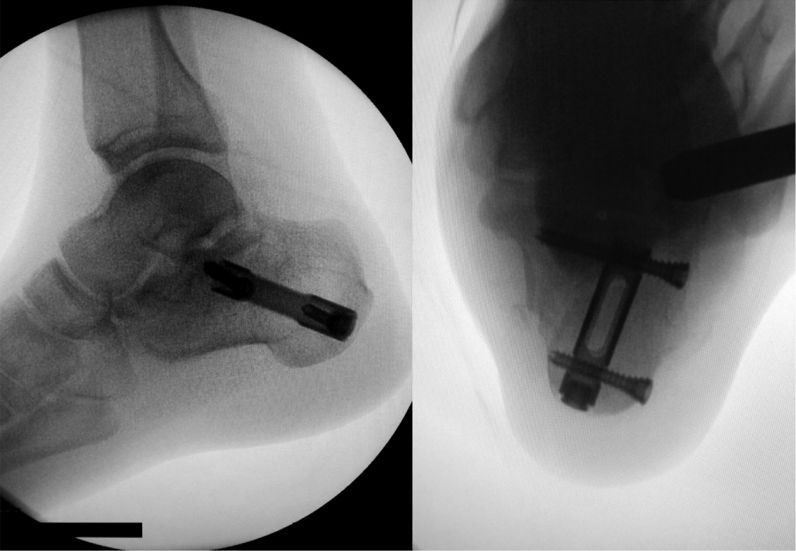
انٹرا میڈولری کیل پلیسمنٹ کے بعد کا تناظر۔
کیلکنیئس کے سینڈرز ٹائپ II اور III کے فریکچر کے علاج میں انٹرا میڈولری نیلنگ کو کامیاب دکھایا گیا ہے۔ اگرچہ کچھ معالجین نے اسے Sanders IV کے فریکچر پر لاگو کرنے کی کوشش کی، لیکن کمی کا آپریشن مشکل تھا اور مثالی کمی حاصل نہیں کی جاسکی۔
رابطہ کرنے والا شخص: Yoyo
WA/TEL:+8615682071283
پوسٹ ٹائم: مئی 31-2023